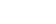Ekonomik İşbirliği ve Kalkınma Örgütü OECD Bir Bakışta Sağlık 2023 raporunu yayımladı. Rapor, Türkiye'nin de aralarında olduğu 38 OECD üye ülkeleri yanı sıra Arjantin, Brezilya, Bulgaristan, Çin Halk Cumhuriyeti (Çin), Hırvatistan, Hindistan, Endonezya, Peru, Romanya ve Güney Afrika'nın da aralarında olduğu ülkelerde sağlık ve sağlık sistemi performansına ilişkin temel göstergeleri karşılaştırmakta. 2023 raporu, ülkeler arasında ve zaman içinde sağlık durumu, sağlık risk faktörleri, bakıma erişim ve kalite ve sağlık kaynakları açısından farklılıkları gösteren, karşılaştırılabilir en son verileri sunmakta.
Gecen yıl, sağlık sistemleri ve sağlığın ekonomi politikası konularında uzman Dr. İlker Belek ile OECD ve Avrupa Komisyonu'nun ortak 2022 raporundan yola çıkarak AKP'nin gerçekleştirdiğini iddia ettiği sağlıkta devrim tartışması Birgün gazetesinde yayımlanmıştı. Her ne denli bir yıl, sağlık göstergelerinin değişmesi için oldukça kısa bir süreyse de dünden bugüne göstergelerdeki oynamaların nedenleri üzerine konuştuk İlker'le.
2022 raporunda Türkiye gayri safi milli hasılanın yalnızca yüzde 4.6'sini sağlık hizmetlerine ayırarak OECD ülkeleri arasında sonuncu olmuştu. 2023 raporunda bu oran yüzde 4.3'e gerilemiş, sıralamada bir değişiklik yok. Yine sonuncuyuz. Bu arada yüzde 4.3'un tümünün devlet ve zorunlu planlardan gelmediğini de unutmayalım (3.3 devlet/zorunlu planlar ve 1.0 gönüllü/cepten harcamalar).
İlker bu göstergenin bir ülkenin sağlığa verdiği önemi gösterdiğini söylüyor. "ABD gibi sağlığa gereksiz harcama yapan istisnalar dışında, bu gösterge ne kadar yüksekse o ülke sağlığa o kadar çok önem veriyor demektir. OECD ortalamasının yüzde 9,2, Yunanistan'da yüzde 8,6 olduğunu düşünürsek; Türkiye'nin sağlığa hiç de önem vermediğini rahatlıkla söyleyebiliriz."
İlker, aslında Türkiye'de toplam sağlık harcamasının ulusal gelirden aldığı payın hep yüzde 4-5 aralığında seyrettiğini belirtiyor:
"Dolayısıyla bu göstergede birkaç yıllık dönemlerde gözlenen değişikliklere fazla önem vermemek gerekir. Ancak yine de bir faktörün etkili olduğunu varsayabiliriz: Covid pandemisi. Biz her ne kadar Türkiye'nin pandemideki yönetim performansını beğenmesek de Sağlık Bakanlığı o süreçte zorunlu harcamalar yapmak zorunda kaldı: Aşı için, testler için, hastanelerde, yoğun bakımlarda yatan hastalar için, vb. Bu çaba çok kısa sürdü ve hemen 2021'den itibaren de yavaş yavaş etkisini yitirmeye başladı. Sağlık harcamasındaki dalgalanmalarda bir de ekonomik krizlerin etkisi olur. Türkiye böyle bir süreçten geçiyor. Ancak bunun etkisini sanırım bundan sonraki raporlarda gözleyebileceğiz."
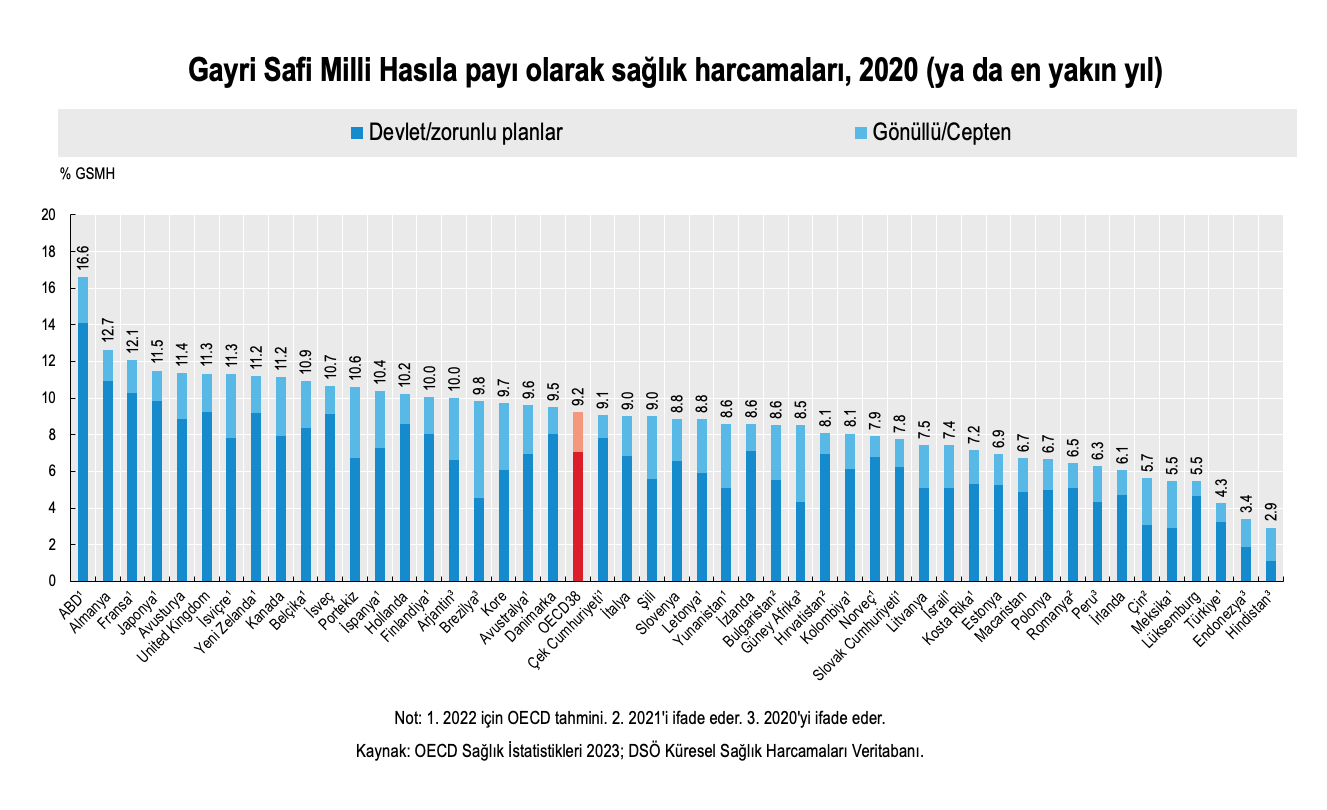
OECD dört sağlık durumu göstergesinin (yaşam beklentisi, önlenebilir ölümler, kronik hastalıklar ve algılanan sağlık) yaşamın hem niteliğinin hem de niceliğinin temel yönlerini yansıttığını belirtiyor. Türkiye'nin bu göstergelerde nerede olduğunu soruyorum İlker'e.
"Doğumda beklenen yaşam süresi şu anda doğan bir bebeğin kaç yıl yaşayacağını gösterir. Bebek ölüm hızıyla birlikte hem toplumun sağlık düzeyi hem de ülkenin sosyoekonomik gelişmişlik düzeyi hakkında fikir veren çok iyi bir göstergedir. Bu süre Türkiye'de 78,6 yıl iken OECD ortalaması 80,3 yıl. Türkiye bu değerle 38 ülkeli OECD liginde 28. sırada yer alıyor. Hemen önündeki Yunanistan'da ise doğuşta beklenen yaşam süresi 80,7 yıl."
"Önlenebilir ölümler, enfeksiyon hastalıklarına, bazı kanserlere, kazalara, inmeye, kalp krizine, alkol ve ilaç kullanımına bağlı ölümlerdir. Bunlar etkili sağlık sistemi ile önlenebilir olduğu kabul edilen ölümlerdir. OECD liginde en düşük önlenebilir ölüm hızına sahip ülke yüz binde 133 ile İsviçre iken, en yüksek hız Meksika'da: yüz binde 665. Türkiye yüz binde 233 ile önlenebilir ölümlerde 26. sırada yer alıyor. Önlenebilir ölümler Türkiye'nin OECD ortalamasına en yakın bulunduğu nadir göstergelerden birisi."
İlker, bunun istisnai durumda hastalık nedenlerine ilişkin veri sistemindeki (özellikle enfeksiyon hastalıklarının kaydedilmesindeki) hataların etkili olabileceğini düşünüyor, "Zira doğuşta beklenen yaşam süresinde OECD ortalamasına göre kötü durumda olup, önlenebilir ölümlerde tam tersi yerde konumlanmak açıklanabilir bir durum değil."
"Türkiye'de 15 yaş üzerindeki grupta diyabet sıklığı yüzde 14,5. Bu veriyle Türkiye Meksika'dan sonra diyabetin en sık olduğu 2. OECD ülkesi. OECD ortalaması ise yüzde 7. Diyabet kalp hastalıklarına, körlüğe, böbrek yetmezliğine yol açtığı son derece önemli bir hastalıktır ve aynı zamanda gerekli bireysel ve toplumsal müdahalelerle en azından kontrol altına alınması mümkün olan bir hastalıktır. Böyle olmasına rağmen OECD coğrafyasında 48 milyon yetişkinin tanı almadan diyabetiyle yaşadığı tahmin edilmektedir. Öte yandan diyabet önlenebilir bir hastalık olarak da kabul edilir. Ancak bunun için egzersiz yapmak, beslenme tarzında değişiklik, obeziteyi önleyecek müdahaleler gerekir."
"Algılanan sağlık bireyin fiziksel ve mental sağlığı hakkındaki kendi değerlendirmesidir. Bu göstergede de Türkiye'nin konumu OECD ortalamasından daha kötüdür. Türkiye'de yetişkin nüfusun yüzde 8,4'ü kendi sağlığını kötü ya da çok kötü olarak değerlendirirken, OECD ortalaması yüzde 7,9'dur ve Türkiye bu değerle OECD liginde (37 ülke arasında) en kötü durumdaki 13. ülkedir." (Not: OECD liginde 38 ülke var, ancak bu göstergede Meksika'dan veri olmadığı için 37 ülke değerlendirmeye alınmıştır).
Ben de bu verilerden yola çıkarak, Türkiye'nin bu dört göstergedeki durumunun OECD ligindeki yerini grafiğe döktüm.
Her ne denli COVID-19 pandemisi sağlık harcamalarını arttırdıysa da "kişi başına sağlık harcamalarında ortalama yıllık büyüme" incelendiğinde diğer OECD ülkeleriyle 2015-19 yıllarında benzer değerde olan Türkiye 2019-22 döneminde yüzde 10,4 artış ile Letonya'dan (yüzde 13,5) sonra ikinci. İlker'e hükümetin pandemi döneminde kesenin ağzını çok açmadığını bildiğimizi söyleyip, bu yüksek artışı nasıl yorumladığını soruyorum.
"Daha önce de belirttiğim gibi bizde Covid pandemisinin sağlık harcaması üzerinde etkisi oldu." diyor İlker, "Söz konusu iki dönem arasındaki farklılığı açıklayacak başka bir veri şimdilik elimizde bulunmuyor. Ancak kişi başı sağlık harcamasındaki artış oranının Türkiye'de neden diğer ülkelerden daha yüksek olduğu sorusu gerçekten de haklı bir soru. Zira biliyoruz ki Türkiye salgın kontrolünde diğer Avrupa ülkelerine, yine OECD üyesi Japonya ve Kore'ye göre daha gevşek bir tutum sergiledi."
İlker, bu büyük artışla ilgili iki istatistiki faktörü dikkate alabileceğimizi düşündüğünü belirtiyor, "2019-2022 dönemi kişi başı sağlık harcamaları için ülkelerin en son gönderdikleri verinin farklı yıllara ait olabilme ihtimali. Örneğin, Türkiye'nin kişi başı sağlık harcaması verisi 2020'ye (çünkü bizde veriler iki yıl geç açıklanıyor) diğer ülkelerin çoğunluğunun en son verisi ise 2020 sonrasına aitse, Türkiye'nin verisi daha fazla oranda pandemi etkisi içeriyor demektir. Bir de biz kişi başı sağlık harcamasında OECD liginde sonlarda yer alıyoruz, 38 ülke arasında 34. sıradayız. Dolayısıyla kişi başı sağlık harcamasındaki hafif bir sıçrama bile, büyüme oranında, diğer ülkelere göre daha fazla derecede etki gösterecektir."
Avrupa genelinde hastanelerde sunulan sağlık hizmetleri sağlık harcamalarının yüzde 39 ile en büyük bölümünü oluşturuyor. Türkiye'de bu oran yüzde 53 ve OECD ülkeleri arasında en yüksek değer. "Türkiye'de sağlık sistemi korumaya değil, tedaviye öncelik veriyor." diyor İlker, "Eskiden, Sağlıkta Dönüşüm programına kadar olan dönemde sağlık ocakları koruyucu sağlık hizmeti ağırlıklı hizmet sunar/sunmaya çalışırdı. En azından sağlık sisteminin yapısı böyle kurgulanmıştı. Sağlıkta Dönüşüm ile birlikte mantık tamamen ters döndü. Artık birinci basamak sağlık sisteminin merkezindeki aile sağlığı merkezleri esas olarak tedavi hizmeti sunuyor. Bu mantık, başka faktörlerle birlikte halkta tedavi hizmetlerine yönelik aşırı talep yaratıyor. Aile sağlığı merkezleri bu talebi karşılayamıyor. Sonuçta kışkırtılmış talep hastanelere yansıyor."
Sağlıkta Dönüşüm programının aslında bir piyasalaştırma operasyonu, ve kapitalist sistemin, sermaye sınıfının arsızca halk sağlığına saldırısı olduğunu, sağlığın nasıl bir hak olmaktan çıkarıldığını İlker'in Yazılama Yayınları'ndan çıkan Sağlıkta Dönüşüm: Halkın Sağlığına Emperyalist Saldırı kitabında okuyabilirsiniz.
 Dr. İlker Belek
Dr. İlker Belek
"Bir diğer faktör hekimlerin üzerindeki aşırı yük nedeniyle hasta başına ayrılan zaman (hem birinci basamakta hem de hastanelerde) yetersiz. Bu olgu bir yandan sunulan hizmetin kalitesini düşürüyor bir yandan da sağlık sorunlarının tam olarak çözülememesine yol açıyor. Sonuç olarak tedavi edici sağlık hizmetine olan talep bir kez daha patlayarak hastaneler üzerine yansıyor."
"Hükümetin yaklaşımı da hastanecilik hizmetlerinin aşırı kullanılmasına yönelik bir sonuç yaratıyor. Hükümet şehir hastanelerini dilinden düşürmüyor. Şehir hastanelerinin politik ekonomisinin yol açtığı sorunların yanında, bu yaklaşım doğrudan hastane hizmetlerini özendiren bir sonuç yaratıyor."
Burada parantez açıp şehir hastaneleri ile ilgili meraklısı için iki kaynak vermek istiyorum. İkisi de Prof. Dr. Kayıhan Pala'dan, biri Türk Tabipleri Birliği adına hazırladığı Şehir Hastaneleri: Kim kazanacak, kim kaybedecek? başlıklı sunum, diğeri Prof. Pala'nın derlediği İletişim Yayınları'ndan çıkan Türk Tabipleri Birliği Şehir Hastaneleri İzleme Grubu tarafından yazılan Türkiye'de Sağlıkta Kamu-Özel Ortaklığı: Şehir Hastaneleri kitabı.
"En nihayetinde bir de hastane sektöründe özel hastane ayağına bakmamız gerekir. Özel hastaneler artık toplam hastanelerin içinde çok önemli bir paya sahip. İstanbul'un pek çok ilçesinde özel hastane sayısı kamu hastanesini geride bıraktı. Özel hastaneler, kar mantığıyla çalıştıkları için, başlı başına sağlık harcamalarını artıran bir unsur. Hastanecilik hizmeti ne kadar öndeyse sağlık harcaması gereksiz olarak o kadar yükselir ve toplam sağlık harcaması içinde de hastaneler o kadar büyük yer kaplar."
İşin acısı, hastaneye talep her yıl artıyor, hastanelerde yapılan yıllık muayene sayısı bunu gösteriyor. Peki, diyorum İlker'e, tedavi/hastane ağırlıklı bu tepetaklak sistem nasıl düzelecek. İlker, bu tepetaklak sistemin, sağlık sisteminin örgütlenme mantığını tepetaklak ederek düzeleceğini söylüyor.
"Yani birinci basamağa yatırım (örneğin buradaki hekim sayısı, kurum sayısı ve niteliği yetersiz), koruyucu sağlık hizmetlerinin öncelenmesi (örneğin aşı karşıtlığının bugün geldiği nokta bile ortada). Ancak bütün bunları yapabilmek için de öncelikle sağlık sisteminin içinde yer aldığı genel sosyopolitik yapının, bu tür bir örgütlenmeye olanak tanıyacak tarzda değiştirilmesi gerekir: Kamucu (kamu yatırımlarının artırılmasının yanı sıra, özelleştirmenin sonlandırılması, aydınlanmacı (bilime alan açan), bağımsızlıkçı (yani kamuculuğun, bilimin altını oyan emperyalist merkezlerle bağımlılık ilişkisinin sonlandırılması)."
Yönetim, hastane mantıklı sağlık hizmetlerine sağlıkta devrim yakıştırması yapadursun bunun piyasacı sistemin ürünleri olduğunu biliyoruz, bir de bu işin mevcut düzende düzelme olasılığının hiç olmadığını...
|
İlker Belek kimdir?
İlker Belek, Hacettepe Üniversitesi Tıp Fakültesi mezunu ve halk sağlığı uzmanı. 1996-2019 arasında Akdeniz Üniversitesi Tıp Fakültesi Halk Sağlığı Anabilim Dalı'nda öğretim üyesi olarak çalıştı.
2007 yılında Türk Tabipleri Birliği Nusret Fişek Bilim Ödülü'nü aldı. Değişik gazete ve dergilerde mesleki ve siyasi yazılar yazdı.
Sınıfsız Toplum Yolunda Sağlık Tezi, Sağlık Reform Paketi Neyin Peşinde?, Sağlıkta Özelleştirme, Sınıf Sağlık Eşitsizlik, Sağlıkta Dönüşüm, Küba'da Sağlık, Sağlığın Politik Ekonomisi, AKP'li Yıllarda Sağlık, Postkapitalist Paradigmalar, Esnek Üretim Derin Sömürü, Kapitalizmde Sınıf, Dinin Toplumsal Kökenleri, Din Toplum İktidar, Din Bilim Felsefe, Marksizm Sınıf Bilinci Siyaset kitaplarının yazarı.
|
|
Ümit Kartoğlu kimdir?
Ümit Kartoğlu 1981 yılında Hacettepe Üniversitesi Tıp Fakültesi'nden mezun oldu, aynı üniversiteden Halk Sağlığı uzmanlığını 1984 yılında aldı.
Türkiye'de sağlık sisteminde her kademede çalıştı. 1993 yılında Halk Sağlığı alanında doçentliğini aldı. 1988-1990 yılları arasında Türk Tabipleri Birliği Merkez Konseyi üyeliği yaptı.
İstanbul Üniversitesi Çocuk Sağlığı Enstitüsü'ndeki üç yıl görevden sonra, 1994'te ülkeden ayrılarak UNICEF'te sağlık danışmanı olarak göreve başladı.
2000-2001 yıllarında Güney Sudan'daki savaş sırasında uluslararası kuruluşların sağlık çalışmalarını koordine etmekle yükümlü Operation LifeLine Sudan'da Sağlık Koordinatörlüğü'ne getirildi.
2001-2018 yılları arasında Dünya Sağlık Örgütü (DSÖ) Cenevre Genel Merkezi'nde aşı kalitesi ile ilgili danışman olarak görev yaptı. Şimdi Extensio et Progressio danışmanlık şirketinin kurucusu ve CEO'su olarak görev yapıyor.
Kartoğlu 1974 yılından bu yana karikatür çiziyor, kişisel sergileri dışında Ohannes Şaşkal ile birlikte birçok ortak sergi açtı, ilk ortak sergileri Ankara ve İstanbul'da 1980'de Burhan Solukçu'nun anısına açtıkları K-ÖMÜR, son sergileri ise 2008'de Hrant Dink'in anısına Paris'te açtıkları Le Chiendent (Ayrıkotu) oldu. İlk karikatür kitabı ZAMAN ZAMAN Karakare yayınlarından 1986 yılında yayınlandı. 1980 darbesiyle Darwin'in biyoloji kitaplarından çıkartılması üzerine İldeniz Kurtulan'la birlikte "yoksun bırakılanlar" için DARWİN ve EVRİM KURAMI kitabını yazıp çizdi. Nihat Behram gurbetteyken şiirlerini karikatür kartpostalları olarak yayınladı.
Dr. Kartoğlu'nun yayımlanmış birçok bilimsel çalışması ve kitapları bulunuyor (Bu kitapların hepsi Kartoğlu'nun web sitesinden PDF ve ePUB3 olarak ücretsiz olarak indirilebiliyor).
Dr. Kartoğlu 2011 ve 2013 yıllarında yaptığı bilimsel çalışmalar nedeniyle iki kez Ludwig Rajhman Halk Sağlığı Ödülü'ne değer bulundu. http://kartoglu.ch/
|